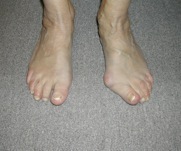
HALLUX VALGUS

Le terme hallux valgus désigne la déformation de l’avant pied, portant sur le premier rayon (gros orteil) qui, déporté en dehors , entre en conflit avec les orteils latéraux ( petits orteils). Cette pathologie acquise avec les années concernent avec une grande prédominance les femmes (90 à 95% des patients opérés).
On peut retenir 2 pics de fréquence pour la consultation chirurgicale:
-la 3ème et 4ème décennies: il s’agit d’une déformation qui n’est obligatoirement très prononcée, mais douloureuse, et mal tolérée dans les chaussures actuelles.
Hallux valgus gauche isolé
-la soixantaine et au-delà avec des déformations parfois considérables et des lésions fréquemment associées des orteils latéraux.
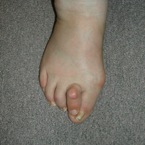
Hallux valgus et 2ème orteil en griffe
Les symptômes sont marquées par une douleur en regard de la bursite interne (communément appelée “oignon”) et sous la plante du pied, dont la structure se modifie avec le temps: apparition d’une hyperkératose plantaire ( communément appelée “corne sous le pied”).
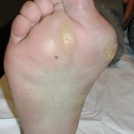
Douleurs métatarsiennes associées à une hyperkératose plantaire
L’évolution spontanée ne se fait jamais vers la correction de cette déformation, y compris avec l’utilisation d’appareillage extérieur (orthèse nocturne notamment). L’évolution se fait toujours vers l’aggravation progressive de cette déformation, sans qu’il soit possible de déterminer la rapidité de cette aggravation.
DEFINITION ET PRESENTATION DU SUJET
LE TRAITEMENT CHIRURGICAL:
De nombreuses techniques chirurgicales ont été décrites pour corriger l’hallux valgus. Depuis une quinzaine d’années, un certain consensus s’est établi, précisant que la correction chirurgicale devait comprendre des gestes sur les parties molles ( capsule articulaire, tendons) et sur les os ( on parle d’ostéotomie, ce qui consiste à couper un os, le 1er métatarse, la 1ère phalange du gros orteil par exemple, et à modifier sa position).
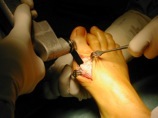
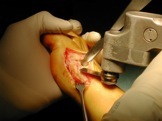
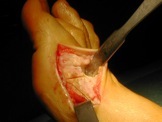
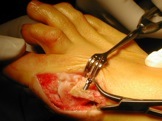
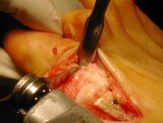
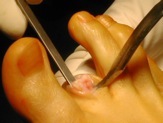
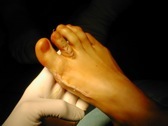
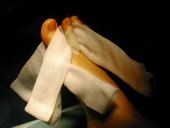
Cette intervention peut-être pratiquée sous anesthésie générale, sous anesthésie loco-régionale (les 2 membres inférieurs) ou sous anesthésie locale (la cheville et le pied) .

LES SUITES OPERATOIRES
L’hospitalisation est courte, dépassant rarement 48 heures.
La reprise de la marche est autorisée rapidement, par l’intermédiaire d’une coque rigide d’appui qu’il faudra conserver jusqu’à totale consolidation des ostéotomies.

Un contrôle radiographique sera donc pratiqué vers la 5ème semaine, afin de vérifier la bonne consolidation des ostéotomies et d’autoriser la marche dans les chaussures habituelles.
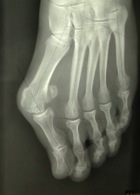

Radio pré-opératoire Radio à la 5ème semaine post-opératoire.
Il est raisonnable de prévoir un arrêt de travail de 2 mois en l’absence de complications.
L’utilisation des chaussures habituelles est possible dès que l’oedème post-opératoire a diminué: le plus souvent entre la 6ème et la 8ème semaine.
La rééducation, en dehors de simples mouvements pratiqués par le patient, ne s ‘impose pas.
LES QUESTIONS LES PLUS FREQUEMMENT POSEES A LA CONSULTATION.
Elles concernent la douleur , les complications possibles et les récidives.
LA DOULEUR:
Voilà bien une intervention qui a la réputation aujourd’hui injustifiée d’être très douloureuse. En effet l’évolution des techniques opératoires et d’anesthésie, notamment le développement des “blocs nerveux périphériques” et la prise en charge de la douleur, ont transformé la période post-opératoire. Le pied est en général totalement insensible pendant les heures qui suivent l’intervention.
LES COMPLICATIONS:
Ce sont celles de tout acte chirurgical, mais les complications spécifiques à cette chirurgie de l’avant pied sont rares.
Il faut évoquer la possibilité de problèmes généraux, éventuellement majorés par le contexte pathologique et les problèmes locaux.
Il faut donc citer les défauts de cicatrisation cutanée ( rôle défavorable du diabète, de l’artérite des membres inférieurs, des troubles veineux chroniques).
Malgré le traitement anti-coagulant préventif, il y a un risque faible de phlébite.
Les troubles trophiques de la cheville et du pied opérés peuvent durer quelques semaines,
en particulier l’oedème post-opératoire qui peut entraîner des difficultés pour utiliser les chaussures habituelles.
Les retards de consolidation seront dépistés par la radio de contrôle. Ils peuvent imposer de prolonger l’utilisation de la coque d’appui. Il faudra éviter de faire des efforts physiques intenses, notamment des sports à impulsion avant la fin du 3ème mois afin d’éviter une fracture (course à pieds).
L'ablation du matériel permettant de fixer les os n’est pas pratiquée de façon systématique, car ce matériel est en général très bien toléré à long terme. Mais, dans certains cas, on peut constater une migration des broches fixant l’ostéotomie de la 1ère phalange du gros orteil, par exemple, ce qui peut imposer leur ablation sous anesthésie locale, à la consultation.
LA RECIDIVE:
Il est extrêmement difficile de répondre de façon formelle à cette question dans la mesure où l’origine de l’hallux valgus est mal connue. On ne sait pas bien pourquoi un patient ou une patiente va développer une telle déformation. On ne sait pas bien expliquer pourquoi la pathologie ne concerne chez certain qu’un seul pied, alors que parfois les 2 pieds sont atteints en même temps chez d’autres patients. Par contre, il est bien établi qu’il existe des “familles” qui feront plus volontiers cette déformation (importance de connaître les antécédents familiaux) alors qu’elle n’est jamais rencontrée dans d’autres familles.
Les techniques chirurgicales actuelles sont fiables, mais dans l’ignorance dans laquelle nous sommes de l’origine, la survenue de récidive reste possible à très long terme. Elle est probablement de l’ordre de 10% une dizaine d’année après l’intervention.